Infarto acuto del miocardio
Il termine “infarto” si riferisce alla morte del muscolo (“mio”) cardiaco (“cardio”). Ciò si deve al mancato apporto di sangue in una ben definita area dello stesso muscolo cardiaco. Se l’assenza di flusso di sangue (ischemia) sarà sufficientemente lunga (almeno 20’-30’) e persistente, il danno al muscolo diventerà sempre più esteso e irreversibile: la sezione del cuore interessata andrà cioè incontro alla necrosi, ovvero alla morte del tessuto, anche qualora si riuscisse – tardivamente – a riportare flusso di sangue.
Come ogni muscolo del corpo, anche il cuore ha bisogno di un approvvigionamento costante di sangue e dell’ossigeno che trasporta. Senza sangue, le cellule del cuore subiscono immediatamente gravi danni (comparsa dei sintomi). Se il flusso di sangue non viene ripristinato rapidamente, le cellule cardiache possono morire ed essere quindi sostituite da una cicatrice.
La mancanza di flusso di sangue al cuore non compromette solo la funzione muscolare, ma può anche determinare alterazioni del ritmo cardiaco, inducendo aritmie che possono essere rischiose (in alcuni casi, fatali).
Cause
L’origine di un evento infartuale è per lo più dovuta all’occlusione di un’arteria coronarica (le arterie che nutrono il cuore), laddove una placca aterosclerotica si ‘instabilizza’ (vedi angina pectoris) e sulla sua superficie si forma un coagulo che, crescendo più del dovuto, occlude completamente il vaso. Se il coagulo non viene rimosso rapidamente, la zona di miocardio irrorata da quell’arteria va incontro a una necrosi progressiva, si verifica cioè l’infarto. Se il flusso di sangue viene invece ripristinato per tempo, i danni al cuore possono essere impediti del tutto (intervento tempestivo di riapertura del vaso) o limitati.
Il grado e la durata dell'ostruzione determinano quindi la gravità e le conseguenze dell'infarto miocardico. Per questa ragione, è importante saperne cogliere i sintomi e allertare prontamente i soccorsi sanitari.
Il coagulo di sangue, può infatti essere ‘sciolto’ con specifici farmaci (detti trombolitici) o trattato meccanicamente tramite un’angioplastica, con pallone e stent.
Esistono altri meccanismi (più rari) che possono provocare un infarto del miocardico.
Embolia
Può succedere che un frammento di placca aterosclerotica si stacchi e, spinto dal flusso ematico, finisca con l'occludere un ramo coronarico. Altre fonti di embolie possono essere le stesse aritmie cardiache (soprattutto la fibrillazione atriale) o infezioni situate sulle strutture delle valvole cardiache (vegetazioni valvolari).
Spasmo Coronarico
Evento raro (comune però tra i cocainomani), che provoca una intensa contrazione della muscolatura dell'arteria coronarica, interrompendo il flusso di sangue per un tempo sufficientemente lungo. Uno spasmo può a sua volta provocare una trombosi all’interno del vaso.
Grave stress muscolare (Sindrome di Takotsubo)
Può succedere che un grave stress fisico, ma soprattutto psicologico - scippi, aggressioni, incidenti gravi etc. – determini il rilascio di sostanze (catecolamine) che provocano una contrazione violenta del cuore, che può essa stessa determinare un calo di flusso al muscolo cardiaco, soprattutto nei vasi più piccoli del cuore stesso.
Dissezione coronarica.
Una causa non frequente, seppur non proprio rara, è la dissezione coronarica. Avviene per lo più in vasi strutturalmente ‘meno robusti’ che, in occasione di incrementi pressori al loro interno, spontanei o secondari a grave stress psicofisico o all’uso di sostanze quali la cocaina, si lacerano: lo strato interno del vaso permette così al sangue di entrare nella parete della coronaria stessa, comprimendola e quindi occludendola.
I più comuni fattori di rischio cardiovascolare che aumentano le probabilità di avere un infarto sono gli stessi descritti nel capitolo dell’angina pectoris, cui rimandiamo.
Sintomi
I sintomi che caratterizzano l’infarto non sono molto diversi da quelli descritti per l’angina pectoris. La principale, e sostanziale differenza, sta nella durata del ‘dolore’ che, a differenza di quanto descritto per l’angina, nell’infarto non tende a esaurirsi in pochi minuti.
La durata del dolore, espressione della sofferenza ischemica del muscolo cardiaco, può determinare una riduzione della funzione di pompa del cuore stesso. Ciò si potrà esprimere con una difficoltà respiratoria via via crescente, soprattutto se l’area dell’infarto sarà estesa, per l’occlusione di grossi rami coronarici.
Il dolore spesso crea risposte riflesse, che si possono manifestare con una profusa sudorazione, un senso di stanchezza sino alla marcata prostrazione, una perdita transitoria di coscienza.
Non è necessario, per ipotizzare di avere un infarto, che tali sintomi di accompagnamento siano presenti. In poche parole, basta il ‘dolore’ protratto, in regione toracica, a far ipotizzare l’infarto. L’infarto non può essere escluso, come spesso purtroppo avviene, dall’assenza di irradiazione del dolore al braccio, oppure della assenza di sudorazione o di difficoltà respiratoria (dispnea). Anche il rilievo di valori normali di pressione arteriosa o di frequenza cardiaca non deve trarre in inganno: soprattutto se il paziente soffre di alcuni dei classici fattori di rischio coronarico, basterà avvertire il dolore (angor) prolungato per allertare il soccorso.
Un infarto miocardico può insorgere in qualsiasi momento, quando si è a riposo o mentre si lavora o si pratica dello sport. Non è raro osservare che la comparsa di un dolore protratto, sia stato preceduto, nelle giornate precedenti, da sintomi analoghi, di breve durata e a risoluzione spontanea (angina instabile).
Diagnosi
La diagnosi di infarto viene sospettata in base ai sintomi e alla storia personale e familiare (probabilità di malattia).
Il sospetto deve però esser confermato da esami obiettivi, che sono, in breve sintesi, i seguenti.
- L’elettrocardiogramma
L’esame permette di registrare le variazioni del tratto ST della traccia elettrocardiografica (vedi figura), che consente al medico esperto di capire se c’è sofferenza ischemica del muscolo, quale sia la zona colpita dall’infarto, quanto sarà estesa e profonda l’area interessata dalla necrosi, e come il cuore risponde all’insulto ischemico (frequenza cardiaca, aritmie cardiache, disturbi della conduzione del ritmo cardiaco).
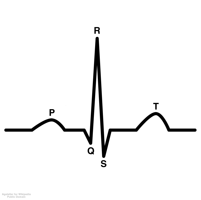
L’elettrocardiogramma può essere registrato anche a domicilio del paziente e teletrasmesso all’Unità di Terapia Intensiva (o Unità Coronarica), e ciò avviene quando il paziente, anziché presentarsi spontaneamente al Pronto Soccorso, decide saggiamente di allertare il soccorso mediante il 112. Il soccorso, in questo modo, potrà avvenire con Unità Mobili attrezzate alla trasmissione dell’elettrocardiogramma.
- Le analisi del sangue
le cellule miocardiche danneggiate liberano nel circolo sostanze che possono essere individuate tramite gli esami di laboratorio. Il loro riscontro è indispensabile per confermare o per escludere l’infarto. Tali sostanze, però, impiegano tempo a raggiungere il circolo venoso, e pertanto, nelle prime ore dall’esordio dei sintomi, possono essere assenti al primo prelievo fatto.
La loro assenza non può escludere una sottostante necrosi. Se c’è infarto, tali sostanze comunque appariranno sempre, a conferma della lesione subita. Ciò spiega come, a volte, il paziente venga trattenuto in Pronto Soccorso per la conferma della necrosi, e solo se l’elettrocardiogramma non mostri segni chiari di infarto. Nel caso infatti di chiari segni elettrocardiografici di infarto, il paziente deve essere subito sottoposto alla terapia specifica.
Le sostanze dosate per la conferma della necrosi sono la troponina cardiaca (una proteina contrattile del cuore) oppure le CK (creatinfosfokinasi), che sono ‘enzimi’ cardiaci.
- Ecocardiogramma
Mediante l’uso di tecniche ultrasonografiche, è possibile la visione diretta del movimento delle pareti del cuore, la visualizzazione delle valvole cardiache e dei flussi sanguigni all’interno delle cavità cardiache (atri e ventricoli). Grazie all’ecocardiogramma, pertanto, è possibile determinare la sede e l’estensione della zona infartuale, molto meglio di quanto non permetta di fare l’elettrocardiogramma.
Va però detto che la presenza di un’area di movimento alterato della parete cardiaca non può per sé confermare l’infarto acuto, in quanto potrebbe essere dovuta a lesioni già subite in passato. L’ecocardiogramma, però, se eseguito da mani esperte, aiuta a definire il rischio che il paziente sta correndo: tanto più estesa sarà l’area interessata dalla necrosi, tanto maggiore saranno la compromissione del movimento delle pareti del cuore e il rischio che il paziente sta correndo.
L’esame ecocardiografico è quindi da intendere come un esame volto a definire il rischio dell’infarto, mentre per aver conferma che il dolore che il paziente lamenta venga dal cuore, basterà l’elettrocardiogramma, che è pertanto l’esame fondamentale per guidare il comportamento terapeutico durante l’acuzie di tale grave patologia.
Trattamento
Se gli accertamenti indicano con un’alta probabilità la presenza di un infarto, sarà indispensabile riaprire nel più breve tempo possibile la coronaria occlusa. Il paziente viene pertanto sottoposto alla coronarografia, un esame invasivo durante il quale si inietta del mezzo di contrasto nelle coronarie che disegna il profilo dei vasi.
L’accesso arterioso si attua quasi sempre pungendo, in anestesia locale, l’arteria radiale destra, a livello del polso. Da lì si introduce un sottile catetere che permette di raggiungere l’imbocco delle coronarie nell’aorta. Identificato il vaso occluso, o gravemente stenotico, si eseguirà una angioplastica coronarica: il vaso viene dilatato con un palloncino, e dopo la dilatazione si posiziona all’interno del vaso uno o più stent (un piccolo cilindro in lega metallica) per ripristinare un flusso sanguigno altrimenti assente.
Se la riapertura della coronaria con angioplastica non dovesse essere possibile, soprattutto se l’accesso a un ospedale attrezzato per eseguire tali interventi richiedesse un tempo troppo lungo (più di 60’-90’), il vaso può essere riaperto con farmaci detti “trombolitici”, che sciolgono il coagulo. Tali farmaci, se la trasmissione elettrocardiografica viene fatta grazie alla telecardiologia da una Unità mobile di soccorso attrezzata, potranno essere iniettati dal medico soccorritore a domicilio del paziente, per poi trasferirlo – ‘per completare l’opera’ - alla cardiologia attrezzata più vicina.
Se la malattia coronarica apparisse troppo grave ed estesa per potere essere trattata con l’angioplastica, potrebbe essere necessario ricorrere a un intervento cardiochirurgico di by-pass in emergenza.
La terapia dell’infarto non si basa solo sulle procedure di riapertura del vaso, ma include anche una serie di farmaci necessari sia alla fase di guarigione sia alla successiva fase di prevenzione delle recidive.
I farmaci generalmente somministrati sono gli stessi descritti a proposito dell’angina pectoris (vedi), salvo il fatto che, in corso di infarto, di fronte cioè a una sofferenza acuta del cuore, il loro utilizzo deve essere ‘massimale’. Non basterà la sola aspirina, tanto per fare un esempio. Infatti, per tenere a freno l’aggregazione delle piastrine – e quindi impedire che si riformi un trombo -, bisognerà associarla ad altri farmaci antiaggreganti (clopidogrel oppure ticagrelor oppure prasugrel), farmaci che i cardiologi ben conoscono e per i quali daranno le giuste informazioni di come, e soprattutto per quanto tempo, assumerli.
L’assunzione dei farmaci consigliati regolarmente e a lungo termine è la base per la prevenzione delle recidive infartuali e, come abbiamo già detto a proposito dell’angina pectoris, altrettanto importante sarà mantenere un adeguato stile di vita: non fumare, controllare il valore di colesterolo, trigliceridi, glicemia, mantenere corretti i valori pressori, fare una regolare attività fisica.
L’esercizio fisico è una componente importante di un programma di riabilitazione cardiaca. Esso contribuisce a prevenire un nuovo infarto, aiutando il paziente a raggiungere e a mantenere un peso adeguato e a controllare il diabete, il colesterolo e la pressione arteriosa.
Per approfondire...
- L'infarto. Piccola guida per evitarlo o mal che vada sopravvivergli felici, Claudio Cuccia, Il Mulino, 2015
- Le parole del cuore. Glossario semiserio su un organo quasi perfetto, Claudio Cuccia, Il Mulino, 2017
Per la tutela della salute e del ben-essere del singolo, della coppia, della famiglia
Cerca il Punto Prelievi di Poliambulanza più vicino a te ed effettua le analisi di laboratorio tramite il Servizio Sanitario Nazionale o in regime privato.
Una guida pratica per le donne che scelgono di partorire in Fondazione Poliambulanza.
Tutti i servizi Welfare per le aziende che hanno a cuore la salute dei propri dipendenti
Il nuovo punto di riferimento dei bresciani.